Vous avez une douleur à l’épaule la nuit qui vous réveille, vous empêche de trouver une position confortable ou vous oblige à dormir de l’autre côté ? Ce type de douleur est très fréquent et peut devenir rapidement handicapant, surtout lorsque le sommeil est perturbé plusieurs nuits par semaine.
Dans la majorité des cas, la douleur nocturne de l’épaule est liée à une irritation des tendons, en particulier ceux de la coiffe des rotateurs, ou à un conflit sous-acromial (aussi appelé “syndrome d’accrochage” de l’épaule). Ces deux causes sont proches et peuvent parfois coexister, ce qui explique pourquoi il est parfois difficile de s’y retrouver sans avis spécialisé.
Dans cet article, vous allez comprendre pourquoi l’épaule fait mal la nuit, comment différencier les causes les plus fréquentes, quels signes doivent faire consulter, et quelles solutions existent pour soulager durablement.
Pourquoi la douleur d’épaule est souvent plus forte la nuit ?
Une douleur à l’épaule peut être supportable en journée, puis devenir beaucoup plus présente une fois allongé. Cela s’explique par plusieurs mécanismes.
La nuit, vous gardez la même position plus longtemps, ce qui augmente la pression sur certains tissus. Lorsque l’épaule est irritée ou inflammatoire, elle tolère moins bien l’immobilité et la compression. Le manque de mouvement et la position de sommeil peuvent aussi réduire l’espace sous l’acromion, et donc accentuer la souffrance des tendons.
De plus, certains patients dorment sur l’épaule douloureuse, ce qui augmente la pression localement. D’autres dorment bras relevé ou sous l’oreiller, ce qui peut accentuer la tension dans l’articulation.
Le résultat est souvent le même : une douleur profonde, parfois diffuse, qui peut descendre dans le bras, et qui empêche un sommeil réparateur.
Douleur d’épaule la nuit : quelles sont les causes les plus fréquentes ?
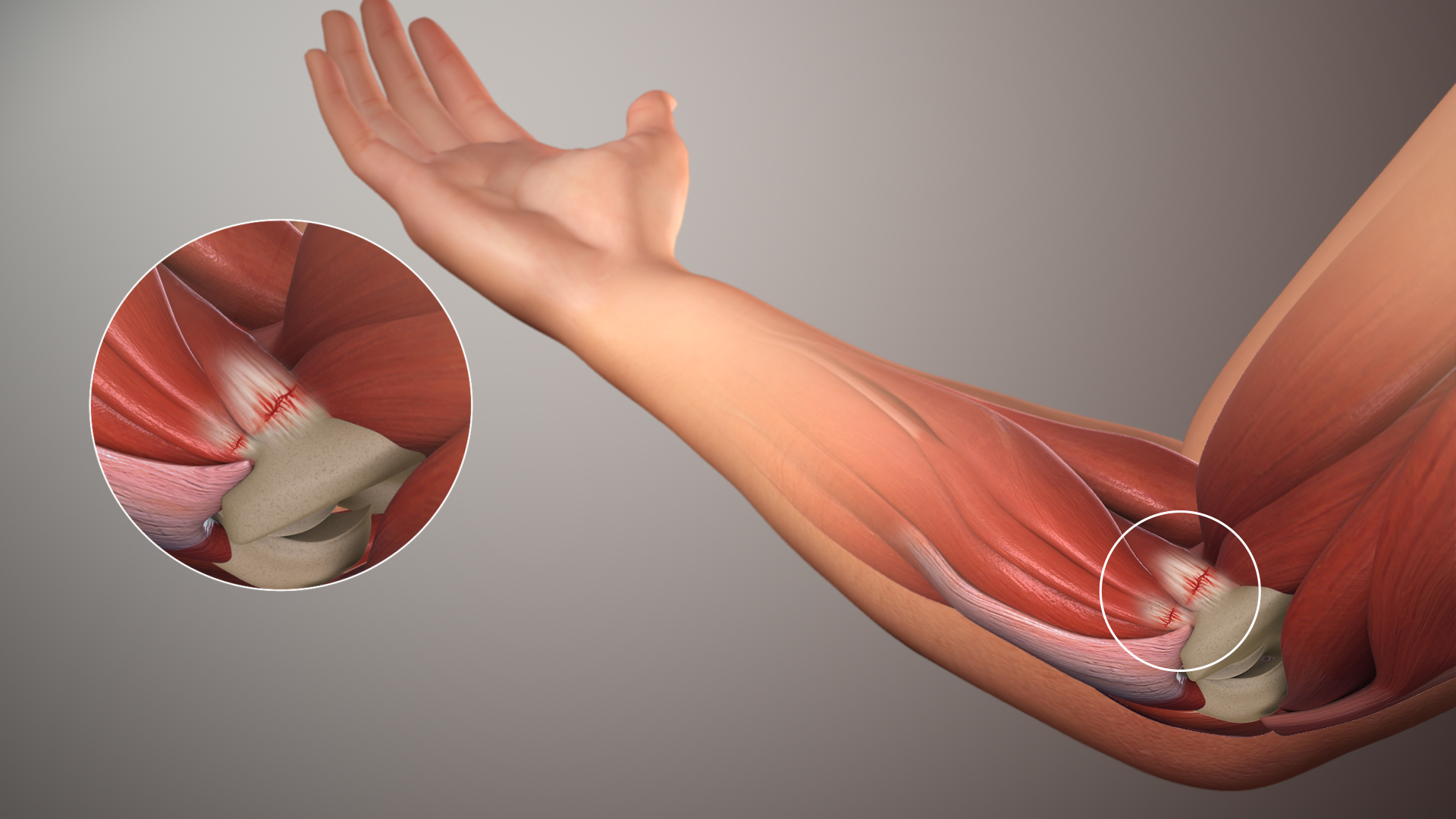
La douleur nocturne de l’épaule est très souvent liée à une atteinte des tendons ou à un conflit mécanique. Les deux diagnostics les plus fréquents sont : la tendinopathie ou rupture de la coiffe des rotateurs, et le conflit sous-acromial.
D’autres causes existent, mais ces deux situations représentent une grande partie des motifs de consultation, notamment chez les personnes actives, les travailleurs sollicitant les bras, les sportifs, ou les patients à partir de 40 ans.
La coiffe des rotateurs : une cause très fréquente de douleurs nocturnes
Qu’est-ce que la coiffe des rotateurs ?
La coiffe des rotateurs correspond à un ensemble de tendons qui stabilisent l’épaule et permettent de lever le bras, de tourner l’épaule, et d’assurer la force dans de nombreux mouvements du quotidien. Ces tendons travaillent en permanence, même pour des gestes simples comme enfiler une veste, porter un sac ou attraper un objet en hauteur.
Avec le temps, ces tendons peuvent s’irriter, s’abîmer ou se fragiliser. On parle alors de tendinopathie de la coiffe, et parfois de rupture de la coiffe des rotateurs lorsque le tendon est partiellement ou totalement rompu.
Quels symptômes font penser à une atteinte de la coiffe des rotateurs ?
La douleur peut être progressive ou apparaître après un effort. Souvent, elle devient particulièrement gênante la nuit.
Les patients décrivent fréquemment une douleur sur la partie externe de l’épaule, parfois comme un point précis, parfois comme une douleur qui “irradie” vers le bras. Il peut également exister une limitation pour lever le bras, comme si l’épaule manquait de force ou bloquait.
Un signe important est la perte de force réelle. Par exemple, certains patients arrivent encore à lever le bras, mais ressentent une faiblesse, une incapacité à tenir un objet en hauteur, ou une fatigue très rapide dès qu’ils utilisent l’épaule.
Il arrive aussi que les gestes du quotidien deviennent compliqués, comme se coiffer, attacher un soutien-gorge, mettre un pull, ou porter quelque chose avec le bras tendu.
Le conflit sous-acromial : un “accrochage” de l’épaule qui irrite les tendons
Qu’est-ce qu’un conflit sous-acromial ?
Le conflit sous-acromial correspond à une situation où les tendons de l’épaule frottent ou se coincent dans l’espace sous l’acromion (une partie de l’omoplate). Cet accrochage est souvent lié à une inflammation, une forme anatomique, ou un déséquilibre musculaire qui réduit la place disponible pour le passage des tendons.
Ce conflit entraîne une irritation chronique. Avec le temps, il peut favoriser une tendinopathie, voire fragiliser la coiffe des rotateurs.
Quels symptômes font penser à un conflit sous-acromial ?
La douleur est souvent liée aux mouvements où le bras monte, surtout au-dessus de l’horizontale. Beaucoup de patients décrivent une douleur lorsqu’ils essaient d’attraper quelque chose en hauteur ou quand ils réalisent des gestes répétitifs bras levé.
La douleur peut aussi apparaître lors de certains sports (natation, musculation, tennis, ski avec bâtons, escalade) ou chez les personnes qui travaillent les bras en l’air.
La nuit, l’épaule devient sensible et la douleur peut réveiller, surtout si vous vous tournez sur l’épaule douloureuse ou si votre bras se positionne de manière défavorable.
Comment différencier coiffe des rotateurs et conflit sous-acromial ?
Dans la pratique, il existe souvent une zone grise. Un conflit sous-acromial peut provoquer une inflammation des tendons, et donc une douleur similaire à une atteinte de la coiffe. Et à l’inverse, une coiffe fragilisée peut accentuer l’instabilité de l’épaule et favoriser le conflit.
Cependant, certains éléments peuvent orienter.
Quand la douleur est surtout liée aux mouvements bras levé, comme un accrochage qui apparaît dans un certain angle, on pense souvent au conflit sous-acromial. Lorsque la douleur s’accompagne d’une perte de force, d’une difficulté à lever le bras, ou d’un bras qui fatigue très vite, l’atteinte de la coiffe est plus probable.
Il est aussi important de noter que la douleur nocturne peut être présente dans les deux cas, mais elle est souvent plus marquée dans les atteintes tendineuses persistantes, notamment quand l’inflammation est importante ou quand les tendons sont fragilisés.
Douleur épaule la nuit : les positions qui aggravent souvent
Beaucoup de patients décrivent une douleur qui augmente lorsqu’ils dorment sur l’épaule atteinte. Cette position comprime directement l’articulation et les tendons, ce qui peut déclencher la douleur.
Une autre position fréquente est le bras levé ou plié derrière la tête. Cela peut augmenter les tensions sur l’épaule et réveiller.
Souvent, les patients finissent par dormir sur le dos, ou sur l’autre côté, mais cela n’est pas toujours suffisant. Lorsque l’inflammation est plus importante, l’épaule peut devenir douloureuse même sans appui direct, simplement à cause de l’immobilité et de l’irritation interne.
Douleur à l’épaule la nuit : quand faut-il consulter ?
Une douleur d’épaule peut parfois passer en quelques jours si elle est liée à un effort ponctuel. Mais lorsqu’elle s’installe, il est important de ne pas la laisser évoluer trop longtemps.
Vous devriez envisager une consultation si la douleur nocturne dure depuis plus de 10 à 15 jours, si elle revient plusieurs nuits par semaine, ou si elle vous empêche de dormir correctement. La perturbation du sommeil est un signal important, car elle indique souvent une inflammation persistante.
Il faut également consulter si vous remarquez une perte de force, une limitation des mouvements, ou une douleur qui s’aggrave progressivement.
Enfin, si la douleur est apparue après une chute ou un traumatisme (ski, vélo, accident domestique), il est préférable de consulter rapidement, notamment si vous n’arrivez plus à lever le bras normalement.
Quels examens peuvent être utiles pour comprendre la cause ?
Le diagnostic commence par un examen clinique précis, qui permet de tester la mobilité, la force et la reproduction de la douleur.
Selon votre situation, une radiographie peut être utile pour analyser l’articulation, rechercher un bec osseux, une arthrose, ou un élément favorisant le conflit.
L’échographie est très utile pour visualiser les tendons, notamment la coiffe des rotateurs. Elle permet souvent de repérer une tendinopathie, une inflammation, ou une rupture.
L’IRM est souvent proposée si l’on suspecte une rupture importante, si les symptômes persistent, ou si l’on veut une analyse plus détaillée des tendons et des structures profondes.
Ces examens ne sont pas systématiques, mais ils permettent de confirmer le diagnostic et de guider le traitement.
Comment soulager la douleur d’épaule la nuit ?
Le traitement dépend de la cause exacte, du niveau d’inflammation, de la durée des symptômes et de votre profil (âge, sport, travail, antécédents).
Dans de nombreux cas, on commence par des mesures adaptées qui visent à réduire l’inflammation et éviter l’aggravation.
La mise au repos relatif est souvent nécessaire. Cela ne signifie pas “ne plus bouger”, mais éviter temporairement les gestes qui déclenchent la douleur, notamment les mouvements répétitifs bras levé.
La rééducation (kinésithérapie) a souvent une place importante. Elle permet d’améliorer le contrôle de l’épaule, de renforcer certains muscles, et de diminuer le conflit mécanique lorsque c’est le problème principal.
Dans certains cas, une infiltration peut être discutée pour diminuer l’inflammation, surtout lorsque la douleur est très gênante la nuit et bloque le sommeil.
L’objectif est toujours de reprendre une fonction normale de l’épaule tout en évitant que la situation devienne chronique.
Et si la douleur persiste : quelles solutions plus avancées ?
Quand les douleurs persistent malgré un traitement bien conduit, ou lorsqu’il existe une rupture de la coiffe des rotateurs avec perte de force importante, une prise en charge spécialisée est nécessaire.
Selon le cas, un traitement chirurgical peut être proposé. Il s’agit souvent d’une prise en charge mini-invasive (arthroscopie) dans certaines pathologies de l’épaule.
La décision dépend de nombreux paramètres : l’intensité des symptômes, l’impact sur la vie quotidienne, les résultats des examens, et vos objectifs (travail, sport, niveau d’activité).
Est-ce que la douleur d’épaule nocturne peut guérir spontanément ?
Oui, dans certains cas, surtout quand l’inflammation est récente et que la prise en charge est mise en place tôt. Mais lorsque la douleur nocturne s’installe depuis plusieurs semaines, que les mouvements deviennent limités, ou que la force diminue, il devient difficile de récupérer sans bilan précis.
Plus la situation dure, plus le risque d’une inflammation chronique augmente, et plus le traitement peut être long.
Questions fréquentes sur la douleur d’épaule la nuit
Pourquoi j’ai mal à l’épaule surtout la nuit ?
La position allongée, l’immobilité et certaines postures de sommeil augmentent la pression sur les tendons et l’inflammation. Cela explique les réveils nocturnes.
Est-ce forcément une rupture de la coiffe des rotateurs ?
Non, pas forcément. Une tendinite, un conflit sous-acromial ou une bursite peuvent aussi provoquer une douleur nocturne. Un examen clinique et une imagerie permettent d’y voir clair.
Est-ce grave si la douleur me réveille ?
Ce n’est pas toujours grave, mais c’est un signal important. Si cela persiste, il faut consulter pour éviter une évolution prolongée ou une perte de force.
Que faire si je ne peux plus lever le bras ?
Si vous ne parvenez plus à lever le bras après un traumatisme ou si la force diminue nettement, il est préférable de consulter rapidement.
Combien de temps dure une tendinite de l’épaule ?
Cela dépend du degré d’inflammation et de la prise en charge. Dans certains cas, l’amélioration survient en quelques semaines, mais si c’est chronique, cela peut durer plus longtemps.
À retenir
Une douleur à l’épaule la nuit est très souvent liée à un problème tendineux (coiffe des rotateurs) ou à un conflit sous-acromial. Ces douleurs peuvent gêner le sommeil, limiter les mouvements et impacter fortement le quotidien.
Lorsque la douleur nocturne persiste ou s’accompagne d’une perte de force, un bilan spécialisé est utile pour identifier la cause exacte et mettre en place le traitement le plus adapté.
Prenez rendez-vous si la douleur persiste
Si vous avez une douleur d’épaule la nuit, des réveils nocturnes répétés, une gêne pour lever le bras ou une perte de force, il est recommandé de ne pas attendre que la situation s’aggrave.
➡️ Prenez rendez-vous au Centre 74 Main & Épaule (Annecy / Chamonix / Giez) afin de bénéficier d’un avis spécialisé et d’une prise en charge adaptée.